Empower RF
Rewolucyjna technologia dla zdrowia i piękna
Empower RF to innowacyjne urządzenie, które łączy zaawansowaną technologię radiofrekwencji (RF) z precyzją zabiegów estetycznych i ginekologicznych. To nowoczesne rozwiązanie, które pozwala na skuteczne i bezpieczne modelowanie ciała, poprawę jakości skóry oraz regenerację okolic intymnych – bez długiej rekonwalescencji.

Empower RF w medycynie estetycznej
Dzięki zaawansowanej technologii termoliftingu, urządzenie skutecznie:
Ujędrnia i zagęszcza skórę, poprawiając jej elastyczność.
Redukuje zmarszczki i oznaki starzenia.
Modeluje i wysmukla sylwetkę poprzez redukcję tkanki tłuszczowej.
Wspomaga walkę z bliznami i rozstępami.
Wskazania do zabiegu:
Utrata jędrności skóry na twarzy i ciele.
Blizny potrądzikowe i pooperacyjne.
Cellulit oraz miejscowa tkanka tłuszczowa.
Zmarszczki i wiotkość skóry.
Empower RF w ginekologii estetycznej
Urządzenie Empower RF to przełom w dziedzinie ginekologii estetycznej i funkcjonalnej. Zabiegi wykonywane tą metodą pozwalają na:
Regenerację i ujędrnienie tkanek okolic intymnych.
Poprawę napięcia ścian pochwy i rewitalizację błony śluzowej.
Leczenie wysiłkowego nietrzymania moczu.
Zwiększenie komfortu życia intymnego i poprawę nawilżenia.
Wskazania do zabiegu:
Osłabienie napięcia tkanek po porodzie.
Suchość pochwy i dyskomfort.
Wysiłkowe nietrzymanie moczu.
Chęć poprawy estetyki okolic intymnych.
Nowoczesność i bezpieczeństwo
Therma D.A.S.
Zaawansowana technologia liftingu i regeneracji skóry
Zaawansowana Technologia Liftingu i Regeneracji Skóry Therma D.A.S. to innowacyjne urządzenie wykorzystujące technologię plazmy i radiofrekwencji (RF) do nieinwazyjnej poprawy kondycji skóry. Dzięki precyzyjnemu działaniu na głębokie warstwy tkanek, zapewnia efekt liftingu, redukcji niedoskonałości oraz regeneracji skóry – bez konieczności długiej rekonwalescencji.

Therma D.A.S. w medycynie estetycznej
To doskonałe rozwiązanie dla osób pragnących odmłodzić i ujędrnić skórę bez skalpela. Urządzenie skutecznie:
Napina i ujędrnia skórę twarzy, szyi i dekoltu.
Redukuje zmarszczki, przebarwienia i blizny.
Zmniejsza widoczność rozszerzonych porów i poprawia strukturę skóry.
Likwiduje nadmiar wiotkiej skóry na powiekach (niechirurgiczna blefaroplastyka).
Wskazania do zabiegu:
Utrata jędrności i elastyczności skóry.
Opadające powieki i drobne zmarszczki.
Blizny potrądzikowe, rozstępy i przebarwienia.
Wiotka skóra na twarzy i ciele.
Therma D.A.S. w ginekologii estetycznej
Therma D.A.S. to także przełomowa metoda w regeneracji i odmładzaniu okolic intymnych. Zabieg zapewnia:
Poprawę napięcia i elastyczności tkanek pochwy.
Redukcję suchości i dyskomfortu w okolicach intymnych.
Zwiększenie nawilżenia i poprawę funkcji błony śluzowej.
Leczenie niewielkiego wysiłkowego nietrzymania moczu.
Wskazania do zabiegu:
Osłabienie tkanek po porodzie lub menopauzie.
Suchość i podrażnienia pochwy.
Niewielkie nietrzymanie moczu.
Chęć poprawy estetyki i komfortu życia intymnego.
Bezpieczeństwo i komfort
Smaxel
Precyzyjna regeneracja i odmłodzenie skóry dzięki laserowi frakcyjnemu CO₂
Smaxel to laser frakcyjny CO₂ dla zaawansowanej regeneracji skóry. Zapewnia skuteczną regenerację i odmłodzenie skóry. Dzięki precyzyjnemu działaniu na głębokie warstwy tkanek stymuluje produkcję kolagenu, poprawia strukturę skóry i redukuje niedoskonałości. To innowacyjne rozwiązanie pozwala na uzyskanie spektakularnych efektów odmładzających i leczniczych – bez konieczności długiej rekonwalescencji.
Smaxel w medycynie estetycznej
Laser frakcyjny CO₂ to jedna z najskuteczniejszych metod regeneracji skóry, która pozwala na:
Redukcję zmarszczek i oznak starzenia.
Poprawę napięcia i elastyczności skóry.
Wygładzenie blizn potrądzikowych i chirurgicznych.
Usunięcie przebarwień i wyrównanie kolorytu skóry.
Zwężenie porów i poprawę struktury skóry.
Wskazania do zabiegu:
Zmarszczki i wiotkość skóry.
Blizny potrądzikowe, pourazowe i pooperacyjne.
Przebarwienia i nierówny koloryt skóry.
Rozszerzone pory i nierówna tekstura skóry.
Smaxel w ginekologii estetycznej
Zaawansowana technologia lasera CO₂ znajduje także zastosowanie w ginekologii estetycznej, oferując skuteczne i bezpieczne rozwiązania dla kobiet pragnących poprawić komfort i jakość życia intymnego. Zabiegi wykonywane laserem Smaxel pozwalają na:
Ujędrnienie i rewitalizację okolic intymnych.
Regenerację błony śluzowej pochwy i poprawę jej nawilżenia.
Leczenie wysiłkowego nietrzymania moczu.
Poprawę estetyki okolic intymnych.
Wskazania do zabiegu:
Osłabienie napięcia pochwy po porodzie.
Suchość i podrażnienia pochwy.
Niewielkie wysiłkowe nietrzymanie moczu.
Chęć poprawy estetyki okolic intymnych.
Bezpieczeństwo i efektywność
Biopsja mammotomiczna – co to jest?
Wskazania, przebieg i powikłania
Biopsja mammotomiczna to krótki zabieg, którego celem jest pobranie materiału biologicznego z piersi do badania patomorfologicznego. Procedura nie wymaga szczególnych przygotowań i jest bezpieczna dla pacjentki. Jakie są wskazania do przeprowadzenia biopsji mammotomicznej?
Biopsja mammotomiczna – co to jest mammotomia?
Biopsja mammotomiczna – co to jest mammotomia?
Biopsja mammotomiczna (ang. Vacuum Assisted Biopsy VAB), zwana inaczej mammotomią, to małoinwazyjna, nowoczesna i bardzo precyzyjna metoda diagnozowania i leczenia zmian w piersiach. Umożliwia pobieranie materiału tkankowego z gruczołów piersiowych, który w dalszej kolejności przekazywany jest do badania histopatologicznego (badanie pod mikroskopem). Decyzję o przeprowadzeniu zabiegu podejmuje lekarz na podstawie badania palpacyjnego, uzupełnionego procedurą USG i/lub mammografią.
Biopsja mammotomiczna przeprowadzana jest za pomocą urządzenia zwanego mammotomem. Jest on wyposażony w igłę biopsyjną o długości około 3 mm i system próżniowy. Dzięki zaimplementowanemu mechanizmowi rotacyjnemu istnieje możliwość pobrania kilku próbek materiału tkankowego w trakcie jednego nakłucia. W przypadku zmiany o średnicy nie większej niż 2 cm istnieje możliwość całkowitego jej usunięcia wraz z bezpiecznym marginesem tkanek – to dlatego mammotomia określana jest nie tylko jako procedura diagnostyczna, ale również jako zabieg leczniczy.
Biopsja mammotomiczna – przebieg
Zanim lekarz przystąpi do przeprowadzenia biopsji mammotomicznej piersi, pacjentka proszona jest o rozebranie się od pasa w górę i położenie na specjalnym stole zabiegowym. Następnie specjalista odkaża skórę piersi, z której ma być pobrany wycinek oraz stosuje znieczulenie miejscowe. W dalszej kolejności nacina skórę (nacięcie wynosi około 3-5 mm) i pod kontrolą USG (najczęściej) lub mammografii przystępuje do procedury biopsji mammotomicznej.
Lekarz wprowadza do piersi igłę biopsyjną i przy pomocy wytwarzanego przez urządzenie podciśnienia zasysa do niej materiał tkankowy, który odprowadzany jest do specjalnego pojemnika. Osoba przeprowadzająca zabieg ma możliwość obracania igłą biopsyjną, lokując ją w inne miejsce – taka procedura umożliwia pobranie nowej próbki tkanki bez konieczności ponownego nakłuwania gruczołu piersiowego.
Po zabiegu na pierś nakłada się sterylny opatrunek uciskający oraz kompres chłodzący. Zwykle nie ma konieczności zakładania szwów.
Ile trwa mammotomia? Zazwyczaj nie dłużej niż 20-30 minut. Czas, w którym lekarz przeprowadza zabieg, uzależniony jest w dużej mierze od położenia oraz wielkości zmiany.
Biopsja mammotomiczna – powikłania
Przeprowadzenie biopsji mammotomicznej wiąże się z ryzykiem powstania siniaka/krwiaka oraz pojawienia się niewielkiego bólu w miejscu wkłucia igły. Powikłania te zwykle nie wymagają interwencji medycznej.
Niezwykle rzadko dochodzi do zakażenia miejscowego – gdy po zabiegu pierś staje się czerwona, bolesna i ciepła, należy jak najszybciej skontaktować się z lekarzem prowadzącym. Kontaktu ze specjalistą wymaga również sytuacja, gdy pojawia się późne krwawienie z rany.
Wyjątkowo rzadko podczas mammotomii dochodzi do przebicia jamy opłucnej.
Niektóre kobiety mają obawę, że biopsja mammotomiczna deformuje piersi. Nie jest to jednak prawdą. Po zabiegu na skórze powstaje jedynie mała blizna o rozmiarze maksymalnie 5 mm, a kształt gruczołów piersiowych pozostaje bez zmian.
Biopsja mammotomiczna – wskazania
Wskazaniem do przeprowadzenia biopsji mammotomicznej jest wykryta w trakcie badań obrazowych (USG i/lub mammografii) zmiana, co do której charakteru lekarz nie ma pewności i w związku z tym powinna zostać poddana badaniu histopatologicznemu.
Mammotomia przeprowadzana jest również w przypadku zdiagnozowanych gruczolakowłókniaków.
Biopsja mammotomiczna – przygotowania do zabiegu
W trakcie wizyty poprzedzającej biopsję mammotomiczną oraz w dniu zabiegu należy poinformować lekarza o:
- ewentualnych uczuleniach na środki znieczulające,
- skłonnościach do krwawień,
- wszystkich przyjmowanych lekach (ze szczególnym uwzględnieniem środków przeciwkrzepliwych oraz
- przeciwpłytkowych),
- chorobach przewlekłych (np. cukrzyca),
- zapaleniu wątroby,
- zakażeniu wirusem HIV,
- ciąży.
Przeciwwskazaniami do przeprowadzenia mammotomii są infekcje skórne w obrębie piersi. Biopsja mammotomiczna nie wymaga szczególnych przygotowań. W dniu zabiegu warto mieć ze sobą wyniki poprzednich badań obrazowych piersi.
Biopsja mammotomiczna a znacznik piersi
Bywa, że w miejscu, z którego pobrany został materiał do badania histopatologicznego, lekarz umieszcza tzw. znacznik. Jest to tytanowy klips o wielkości do 3 mm, który pomaga w przyszłości bezbłędnie zlokalizować pierwotne położenie zmiany, która została pobrana w całości. Znacznik jest niewyczuwalny, całkowicie bezpieczny dla pacjentki, nie trzeba go usuwać.
Biopsja mammotomiczna – zalecenia po zabiegu
Po zakończonym zabiegu nie ma konieczności pozostania w szpitalu – do domu można powrócić tego samego dnia, w którym została przeprowadzona mammotomia. Do 2-3 godzin od zakończenia badania nie należy prowadzić samochodu z uwagi na fakt, że podane wcześniej znieczulenie może wydłużać czas reakcji.
Podczas wypisu ze szpitala pacjentka zostaje poinformowana o dalszym postępowaniu, między innymi o tym, kiedy należy ściągnąć/wymienić opatrunek. Do 2-3 dni po mammotomii należy unikać nadmiernej aktywności fizycznej oraz przebywania w saunie.
Co to jest cystoskopia?
Pęcherz moczowy jest narządem gromadzącym mocz, który następnie wydalany jest cewką moczową. Aby sprawdzić wygląd tych narządów od środka, przeprowadza się badanie obrazowe określane jako cystoskopia. Czym jest cystoskopia?
Cystoskopia to urologiczne badanie diagnostyczne, które może być połączone również z zabiegiem terapeutycznym. Polega na wprowadzeniu do cewki moczowej i pęcherza moczowego urządzenia o nazwie cystoskop.
Co to jest cystoskopia?
Cystoskop jest rodzajem wziernika ze światłowodowym układem optycznym. Dodatkowo jest on wyposażony w przyrządy umożliwiające:
- pobieranie wycinków do badań – biopsja pęcherza moczowego;
- usuwanie zmian, na przykład brodawczaków, guzów, kamieni moczowych, ciał obcych;
- przepłukanie pęcherza moczowego.
W przypadku badania jak cystoskopia u mężczyzn cystoskop musi pokonać dłuższy odcinek niż u kobiet, które mają krótszą cewkę moczową. Stąd też badanie u mężczyzn często trwa dłużej.
Wskazania do wykonania cystoskopii
Badanie jak cystoskopia prowadzone jest najczęściej przy długotrwale występujących objawach ze strony układu moczowego. Wśród głównych wskazań do jego wykonania znajdują się:
- nawracające zapalenie pęcherza moczowego;
- krwiomocz;
- guzy pęcherza moczowego;
- zaleganie moczu w pęcherzu;
- nietrzymanie moczu;
- niedrożność cewki moczowej i ujścia pęcherzowego moczowodów;
- usuwanie brodawczaków, guzów, kamieni moczowych, ciał obcych;
- podejrzenie nowotworów układu moczowo-płciowego;
- podejrzenie wad układu moczowo-płciowego;
- kontrola po przeprowadzonych zabiegach.
Cystoskopia – przygotowanie i przebieg badania
Badanie jak cystoskopia wymaga odpowiedniego przygotowania ze strony pacjenta. Na 3 dni przed badaniem należy przejść na dietę lekkostrawną, natomiast na badanie należy zgłosić się na czczo. Przed badaniem należy zadbać o higienę miejsc intymnych i skorzystać z toalety, by opróżnić pęcherz.
Podczas badania lekarz wprowadza cystoskop przez cewkę moczową pacjenta i sprawdza wygląd cewki i pęcherza moczowego. Może też wykonać dodatkowe procedury terapeutyczne. Całkowity czas trwania badania to zwykle od kilku do kilkunastu minut.
W związku z zabiegiem często powtarzającym się pytaniem jest, czy cystoskopia to badanie bolesne. Wprowadzenie cystoskopu do pęcherza moczowego jest związane z dolegliwościami bólowymi, dlatego stosuje się znieczulenie.
Najczęściej prowadzone znieczulenie polega na posmarowaniu urządzenia żelem z lidokainą. Gdy natomiast planowane są zabiegi, na przykład usuwanie brodawczaków, przeprowadza się znieczulenia zewnątrzoponowe lub podpajęczynówkowe. W określonych przypadkach wskazane jest wykonanie znieczulenia ogólnego, czyli tzw. narkozy. Przed przeprowadzeniem znieczulenia ogólnego konieczna jest również konsultacja z anestezjologiem.
Histeroskopia – co to jest?
Histeroskopia, czyli inaczej badanie endoskopowe jamy macicy, stosowane jest w diagnostyce różnego typu nieprawidłowości stwierdzonych w badaniu USG przezpochwowym (transwaginalnym). Na podstawie tego badania można ocenić wnętrze jamy macicy i endometrium, czyli błonę śluzową jamy macicy (jego grubość i unaczynienie) oraz wykryć miejsca zmienione chorobowo.
Histeroskopia diagnostyczna pozwala na wizualizację jamy macicy. Jest też badaniem przeprowadzanym w diagnostyce niepłodności celem oceny jamy macicy i ewentualnych przeszkód utrudniających implantację zarodka.
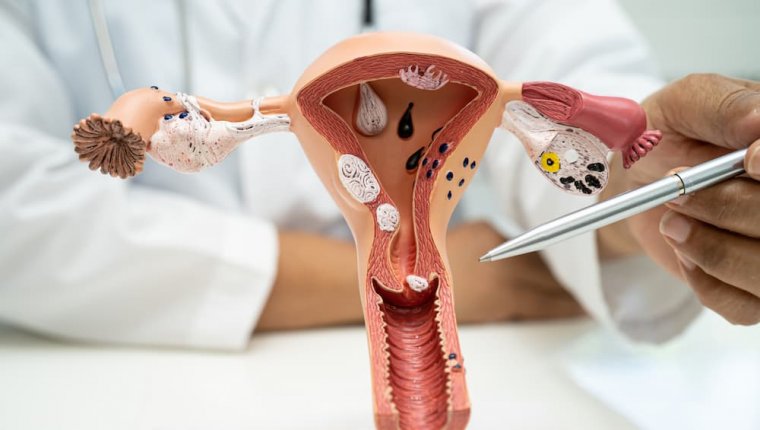
Histeroskopia operacyjna jest zabiegiem, w którym po ocenie jamy macicy ginekolog endoskopowo usuwa zlokalizowane w jamie macicy zmiany i ogniska chorobowe.
W trakcie histeroskopii lekarz może również pobrać wycinki zmienionych chorobowo tkanek do badania histopatologicznego.
W jakich wskazaniach wykonuje się histeroskopię?
Wskazaniami do histeroskopii są:
- krwawienia po menopauzie (nawet gdy pojawiło się tylko jeden raz);
- nieprawidłowe krwawienia maciczne;
- obfite, nieregularne krwawienia miesiączkowe;
- diagnostyka przyczyn niepłodności i problemu z donoszeniem ciąży;
- podejrzenie wad anatomicznych macicy;
- podejrzenie mięśniaków zlokalizowanych w jamie macicy;
- podejrzenie zrostów wewnątrzmacicznych;
- podejrzenie przerostu endometrium w badaniu USG przezpochwowym celem dokładnej oceny
- grubości i innych parametrów endometrium;
- podejrzenie zmian w kanale szyjki macicy.
Histeroskopia – na czym polega badanie?
W czasie histeroskopii lekarz ginekolog przez pochwę i szyjkę macicy wprowadza do jamy macicy pacjentki specjalny endoskop, czyli histeroskop. Jest to cienka rurka zakończona głowicą z podłączoną kamerką, dzięki czemu możliwe jest uzyskanie na ekranie komputera dokładnego obrazu wnętrza macicy. Dodatkowo jama macicy musi być wypełniona solą fizjologiczną lub glicyną, aby rozszerzyć jej ściany i uwidocznić wnętrze. Badanie diagnostyczne jest nieinwazyjne i praktycznie bezbolesne, w związku z czym można wykonać je bez znieczulenia. W przypadku histeroskopii operacyjnej, gdzie koniecznym jest wycięcie zmian w jamie macicy, zabieg wykonywany jest w znieczuleniu ogólnym dożylnym, by zmniejszyć dyskomfort i ból w trakcie procedury.
Podczas histeroskopii operacyjnej ginekolog wprowadza przez specjalny tunel histeroskopu do jamy macicy mikronarzędzia, takie jak kleszczyki, nożyczki czy pętle do koagulacji, którymi usuwa drobne zmiany albo zamyka naczynia powodujące krwawienia oraz pobiera materiał do badania histopatologicznego. W trakcie procedury może być również wykonany zabieg wyłyżeczkowania jamy macicy.
Histeroskopia – jak przygotować się do badania?
Histeroskopia wymaga przejścia kwalifikacji ginekologicznej i anestezjologicznej. Do każdego rodzaju histeroskopii pacjentka powinna się przygotować. W dniu zabiegu powinna być na czczo i posiadać aktualne badania ginekologiczne. Przed zabiegiem lekarz musi mieć pełną dokumentację stanu zdrowia pacjentki i informację o przyjmowanych lekach oraz alergiach. Pacjentka po zapoznaniu się ze wszystkimi możliwymi powikłaniami musi podpisać zgodę na wykonanie zabiegu.
Histeroskopię zwykle wykonuje się w pierwszej połowie cyklu (po miesiączce).
Czy histeroskopia jest bezpieczna?
Histeroskopia diagnostyczna jest badaniem bezpiecznym – nie powoduje bólu ani nie pozostawia śladów. Histeroskopia operacyjna jest zabiegiem małoinwazyjnym, a powikłania po niej zdarzają się rzadko. Ryzyko powyższych powikłań jest jednak minimalne (około jeden procent wszystkich przypadków), a korzyści z badania lub zabiegu histeroskopii znacznie je przewyższają.
Po zabiegu konieczna jest obserwacja stanu pacjentki przez przynajmniej godzinę.
Jakie są przeciwwskazania do histeroskopii?
Histeroskopii nie wykonuje się w przypadku zapalenia narządów miednicy mniejszej. Inne przeciwwskazania do badania lub zabiegu to ciąża i miesiączka oraz obfite krwawienia z macicy, które ograniczają pole widzenia przy wziernikowaniu. Z dużą ostrożnością histeroskopię zaleca się pacjentkom ze skazami krwotocznymi ze względu na zwiększone ryzyko krwawienia.
Umów się na konsultację w Józefowicz Clinic i odkryj nową jakość pielęgnacji skóry oraz okolic intymnych!
Rejestracja: 733 133 840